Rappel
des acquis de 4ème (du programme antérieur à 2007!) : anatomie
homme(1) / femme(2,3),
transformations pubertaires, fonctionnement cyclique de l'appareil féminin
et continu de l'appareil masculin.
Pb : Qu'est ce qui déclenche et contrôle le fonctionnement
des appareils reproducteurs ?
CHAPITRE 1 : La
reproduction, une fonction contrôlée par des hormones
I- Cycle menstruel
et cycle ovarien
1- Le déroulement des cycles sexuels féminins
Activité
:
manuel Bordas p84, 86, 87 + doc
Extrait
d'un manuel de 4ème (Didier 2007)
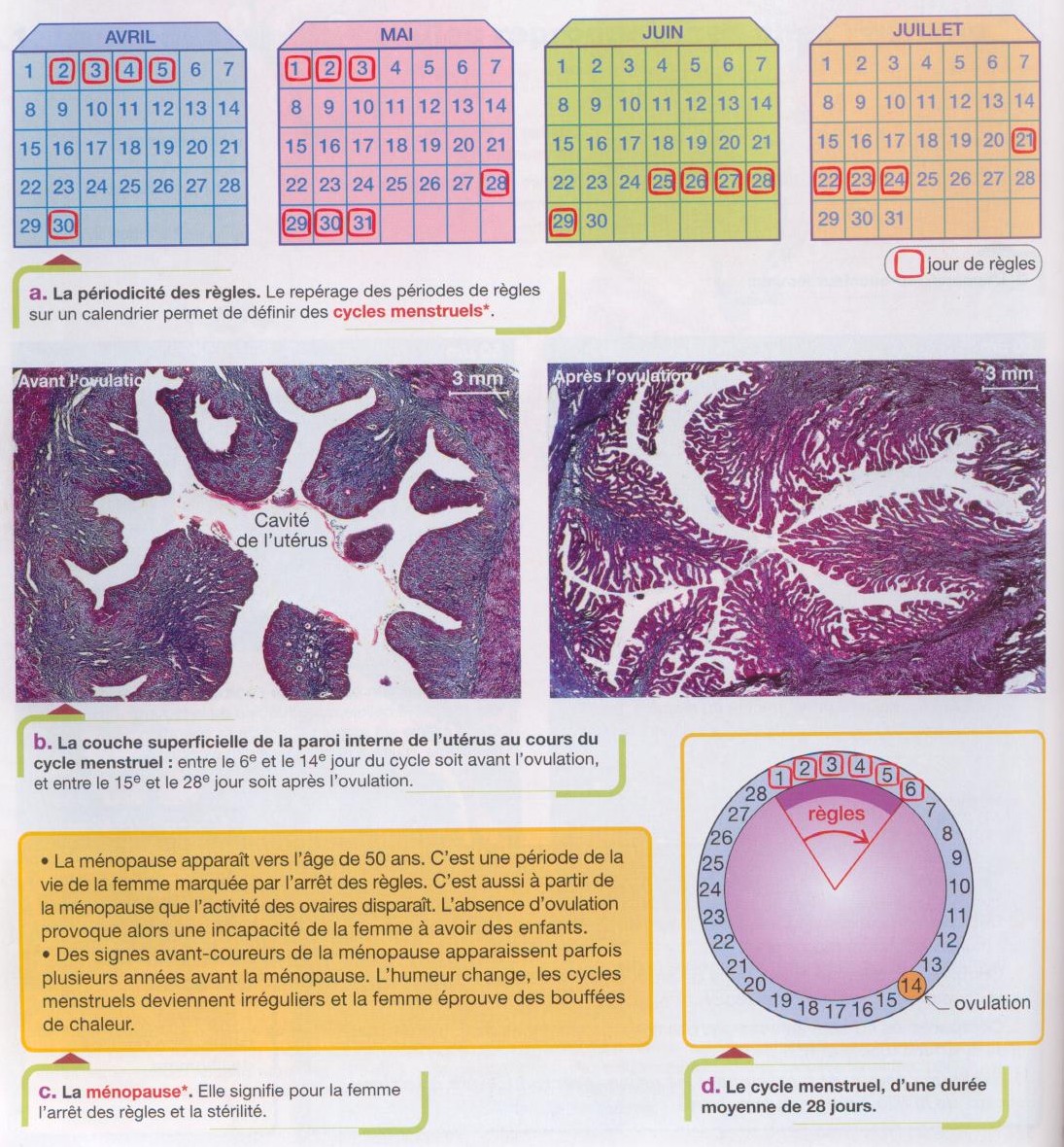
Les règles,
appelées aussi menstruations, correspondent à une destruction
de la muqueuse utérine (= endomètre)
qui saccompagne dun écoulement sanguin. Le premier jour des règles sert de repère pour situer le début du
cycle utérin (qui dure en moyenne 28 jours).
Dès la fin des règles (qui durent en moyenne 5jours), la muqueuse
utérine se reconstitue en développant de nombreux vaisseaux
sanguins et des glandes |
Remarque
: la glaire cervicale, mucus fabriqué par le col utérin, subit
elle aussi une modification cyclique. En effet, son maillage se relâche
au moment de l'ovulation pour faciliter le passage des spermatozoïdes.

Extrait
d'un manuel de 4ème (Didier 2007)

Extrait
d'un manuel de 1èreES (Bordas 2001)

Contrairement
au cycle utérin, le cycle ovarien passe presque
inaperçu : il correspond à l'émission d'un futur
ovule (un ovocyte II) à peu près au 14ème
jour du cycle utérin par l'un des deux ovaires. Dans l'ovaire, les ovocytes sont entourés de nombreuses cellules
constituant des follicules.
En fait, l'ovulation est le paroxysme d'une activité qui
débute à la puberté, dure environ 3 mois
(la folliculogénèse)
et touche plusieurs ovocytes de manière décalée.
Le cycle ovarien se déroule en deux phases :
1) De la fin des règles au 14ème jour : la phase
folliculaire se caractérise par la croissance de plusieurs
follicules cavitaires puis par celle du seul follicule dominant et se
termine par l'ovulation.
2) Du 14ème jour au 28ème jour : la phase
lutéale = formation, maintien et dégénérescence
du corps jaune |
Remarque : à la puberté,
les femmes possèdent environ 400000 ovocytes (contre 7 millions avant
la naissance!) et seulement 300 à 400 seront expulsés jusqu'à
la ménopause où il se produit une accélération de
leur dégénérescence (programmée génétiquement)
Pb
: Suite à une ablation des deux ovaires (ovariectomie), pour des raisons
médicales, les menstruations disparaissent : pourquoi ? hypothèses
: il y a peut-être un lien...
2-
Mise en évidence du rôle des hormones ovariennes
Analyse d'expériences (manuel Bordas p88,89) + logiciel "cycles"
Expérience |
Résultat |
Conclusion |
Ablation des ovaires |
arrêt des cycles menstruels |
Les ovaires jouent un rôle dans la modification
de l'endomètre |
Greffe* d'ovaires sous la peau |
Cycles menstruels normaux |
Les ovaires agissent par l'intermédiaire du sang |
Injection d'extraits ovariens |
Cycles menstruels normaux |
Les ovaires produisent des substances qui agissent sur
l'utérus et sont tranportées par le sang : ce sont des hormones |
* rétablit la communication par voie sanguine mais pas par voie nerveuse.
On appelle hormone une substance sécrétées
par un organe (dit endocrine), déversée et transportée
dans le sang et qui agit spécifiquement sur un organe (dit cible).
L'ovaire répond à cette définition : c'est une glande
endocrine. Elle sécrète l'oestradiol et la progestérone |
Pb : Quelles cellules, dans les ovaires, produisent ces hormones ?
doc1 p90 + fichier Hormone.exe

Pendant la phase folliculaire,
le taux d'oestradiol augmente : l'oestradiol est sécrétée
par les follicules (thèque interne). Il agit sur
l'endomètre en favorisant son épaississement (phase proliférative)
Pendant la phase lutéinique, le taux de
progestérone augmente : la progestérone est sécrétée
par le corps jaune (mais il sécrète également de
l'oestradiol). Elle agit sur l'endomètre en renforçant l'action
des oestrogènes et en inihibant les contractions du myomètre
(= muscle utérin)
En fin de cycle, le corps jaune régresse
et le taux de ces deux hormones chute, ce qui déclenche les menstruations.
|
Remarque : l'oestradiol est une molécule du groupe
des oestrogènes
3- Le contrôle de l'activité des ovaires
TP1 : Le contrôle de
l'activité ovarienne
L'hypophyse contrôle
l'activité des ovaires par le biais de deux hormones : la
FSH (= follicle-stimulating hormone) et la LH (= luteinic hormon).
Leur libération est elle-même sous le contrôle de
l'hypothalamus qui délivre des pulses de GnRH (= gonadotropin
releasing hormone), une neurohormone. Les hormones ovariennes
agissent en retour sur l'axe hypothalamo-hypophysaire en freinant son
activité (= rétrocontrôle négatif)
ou au contraire en l'augmentant (= rétrocontrôle
positif) en fonction de leur concentration (voir schéma
bilan) |

II- La production de gamètes mâles
1- Le fonctionnement des testicules
Manuel Bordas p108-109
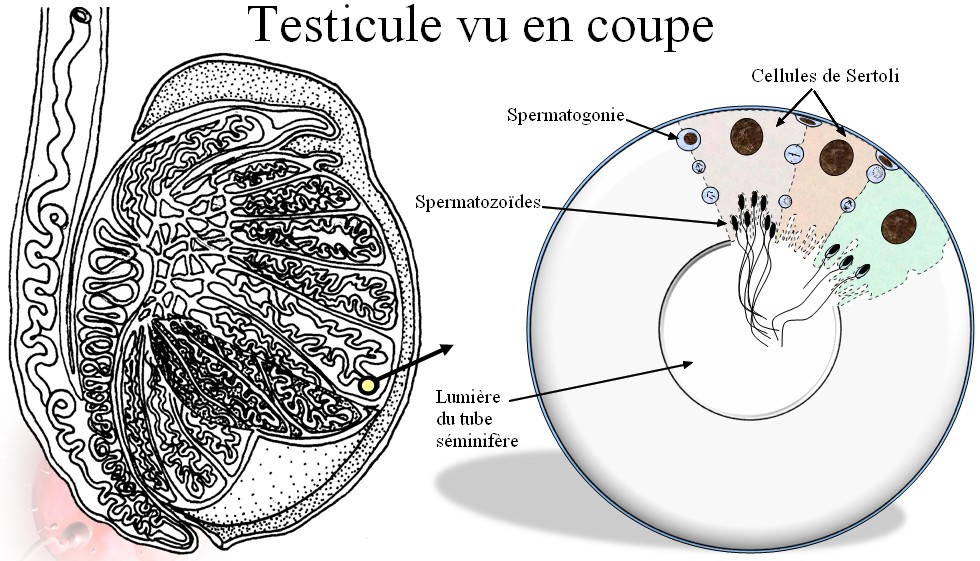
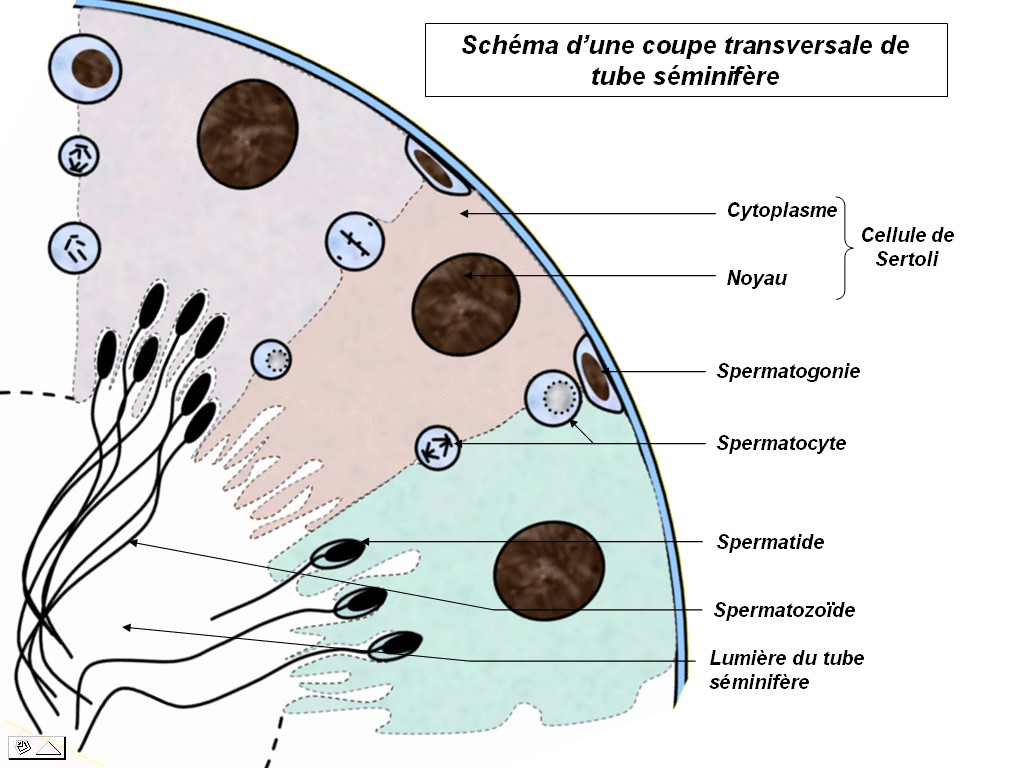
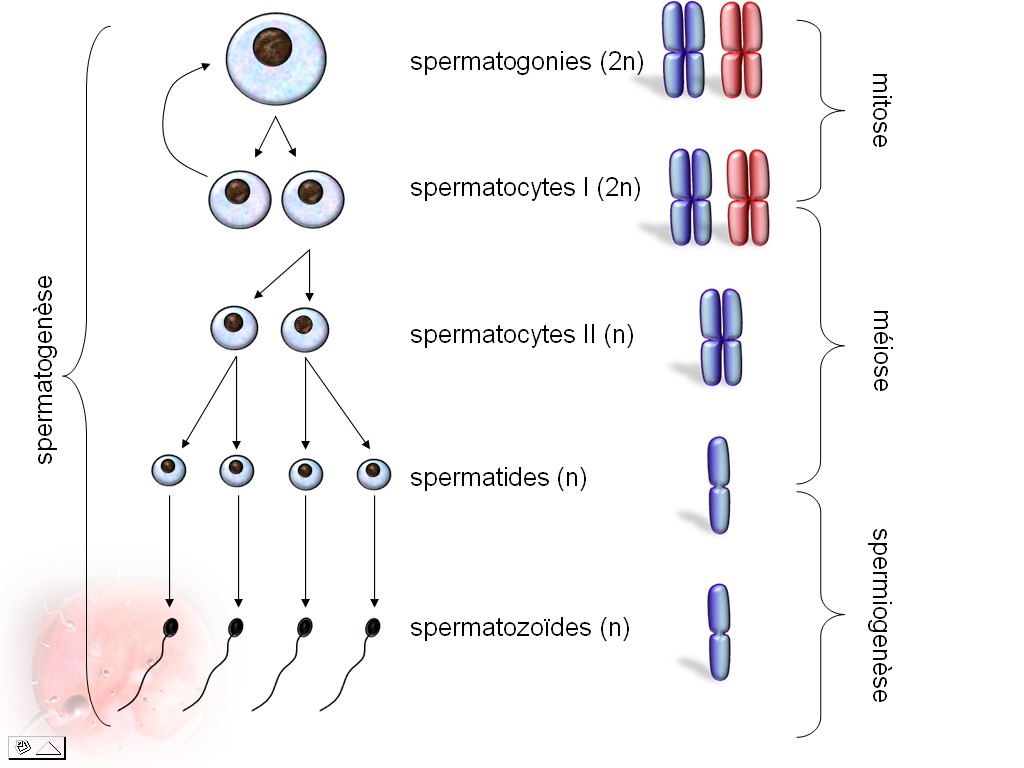

La production de spermatozoïdes
débute à la puberté et dure toute la vie. Elle se
déroule dans la paroi des tubes séminifères,
de manière centripète. En périphérie, les
cellules souches (spermatogonies) se divisent et les cellules qu'elles
produisent entament une migration au cours de laquelle elles subissent
une réduction chromatique (méiose) ainsi qu'une série
de transformations pour devenir des spermatozoïdes. |
Remarque : chez l'homme, 74 jours sont nécessaires
pour produires les spermatozoïdes à partir d'une cellule initiale.
2- Le contrôle de l'activité des testicules
Doc 3p111 (Bordas) : Observations cliniques et expérimentations

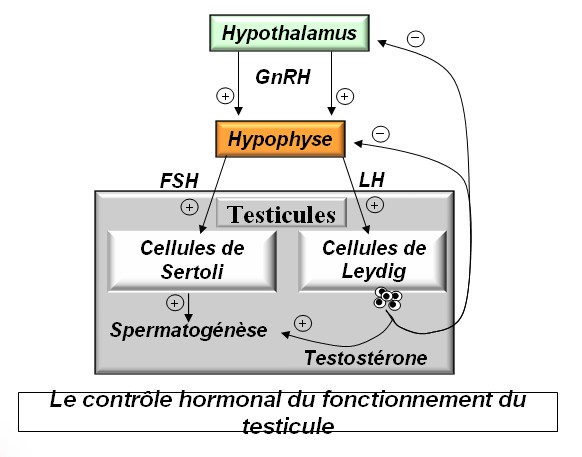
La production de spermatozoïdes
est sous le double contrôle des cellules de Sertoli (cellules
nourricières et activatrices de la spermatogénèse)
et de la testostérone, hormone produite par les cellules
interstitielles situées entre les tubes séminifères
: les cellules de Leydig.
Le complexe hypothalamo-hypophysaire
contrôle l'activité des testicules par le biais de la FSH
et de la LH. La testostérone,
outre son rôle dans l'activation de la spermatogénèse
et dans le développement des caractères sexuels secondaires,
exerce un rétrocontrôle négatif sur l'hypophyse
et l'hypothalamus. |
III- La fécondation et le début de la grossesse
1- La rencontre des gamètes
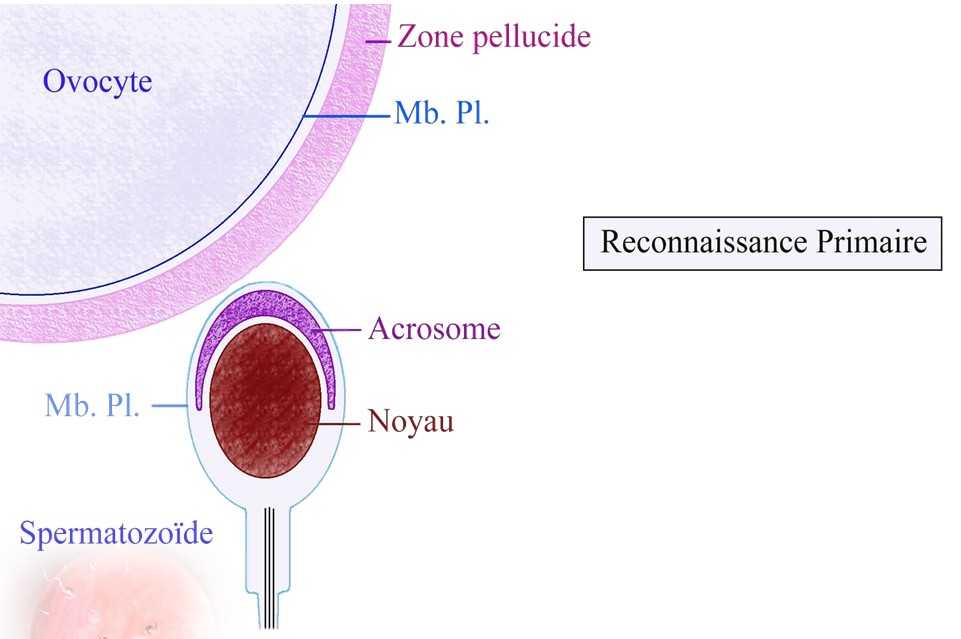
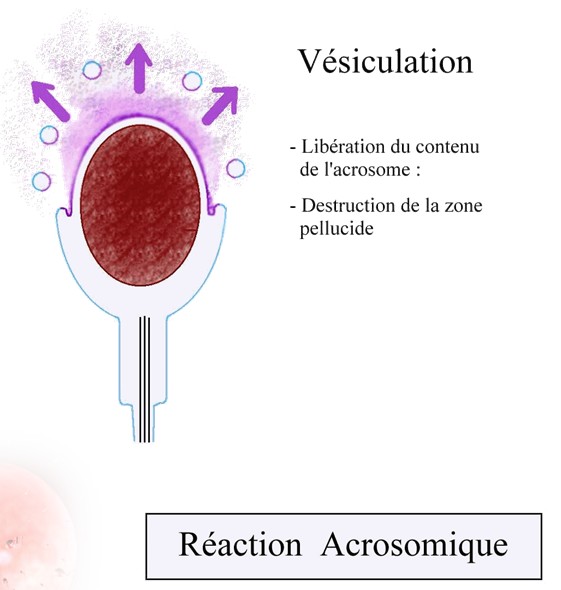
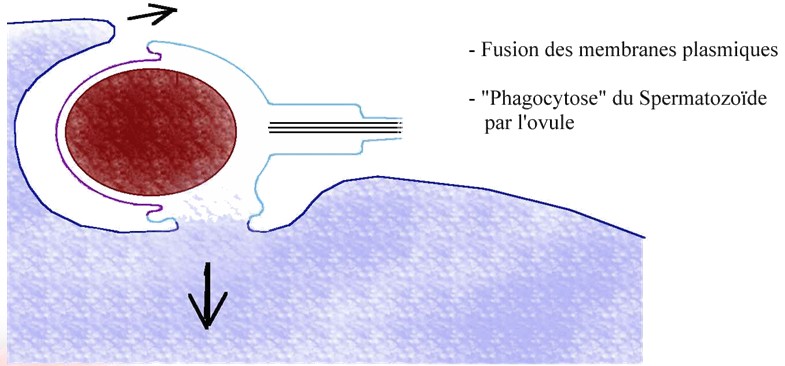
La rencontre des gamètes
se fait au niveau du tiers supérieur des trompes. Par fusion des
membranes plasmiques, le noyau du spermatozoïde va pouvoir rejoindre
le noyau de l'ovocyte pour ne former qu'un : c'est la caryogamie.
C'est ainsi que se forme la cellule oeuf à l'origine
du nouvel individu.
|
2- Le devenir de la cellule oeuf

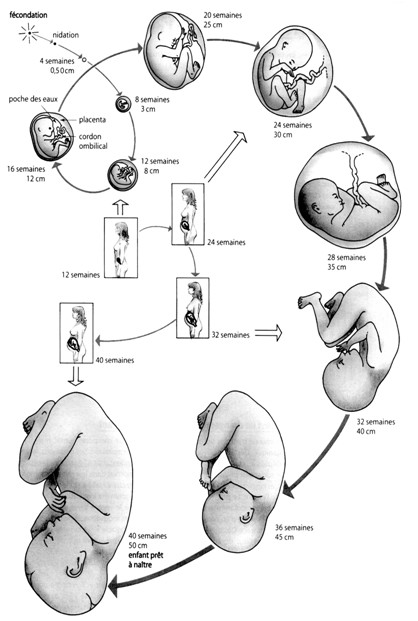
La cellule oeuf entame aussitôt
des cycles de division qui s'accélèrent
et devient successivement une morula (petite mure) puis
un blastocyste. C'est cette première ébauche
embryonnaire qui va s'implanter dans la muqueuse utérine vers le
7ème jour après la fécondation : c'est la nidation.
A partir de ce moment, la grossesse commence véritablement.
|
3- Les modifications hormonales du début de grossesse
Bordas 2001 p114-115
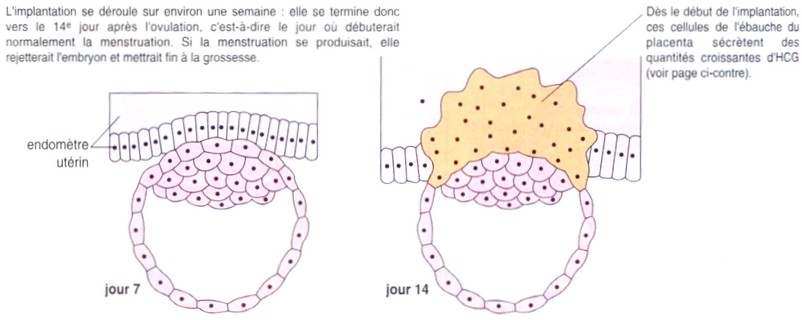
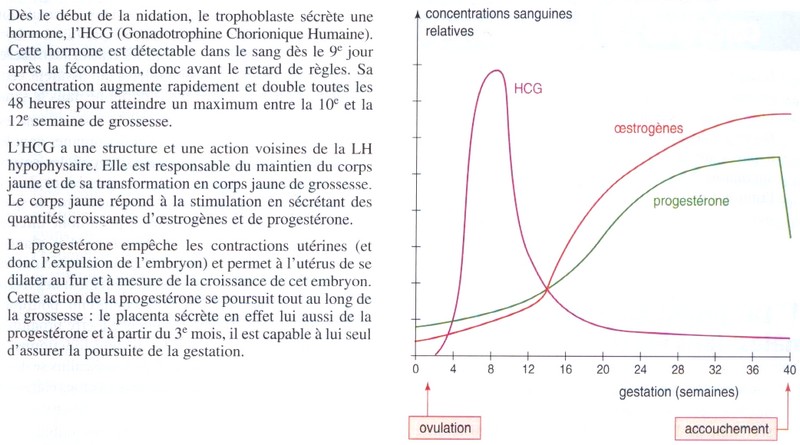

14 jours après la fécondation,
l'embryon produit une hormone appelée HCG (Gonadostimuline
Chorionique humaine) qui stimule le maintien du corps jaune et donc la
production de progestérone (qui assure la persistance de la structure
de l'endomètre). En conséquence, les règles disparaissent.
Cependant, pour être sûr qu'une grossesse est déclarée,
il est plus prudent de réaliser le test de grossesse
basé sur la détection de l'hormone HCG éliminée
dans les urines.
|